Teleangiektazje – jak zdiagnozować pajączki naczyniowe?
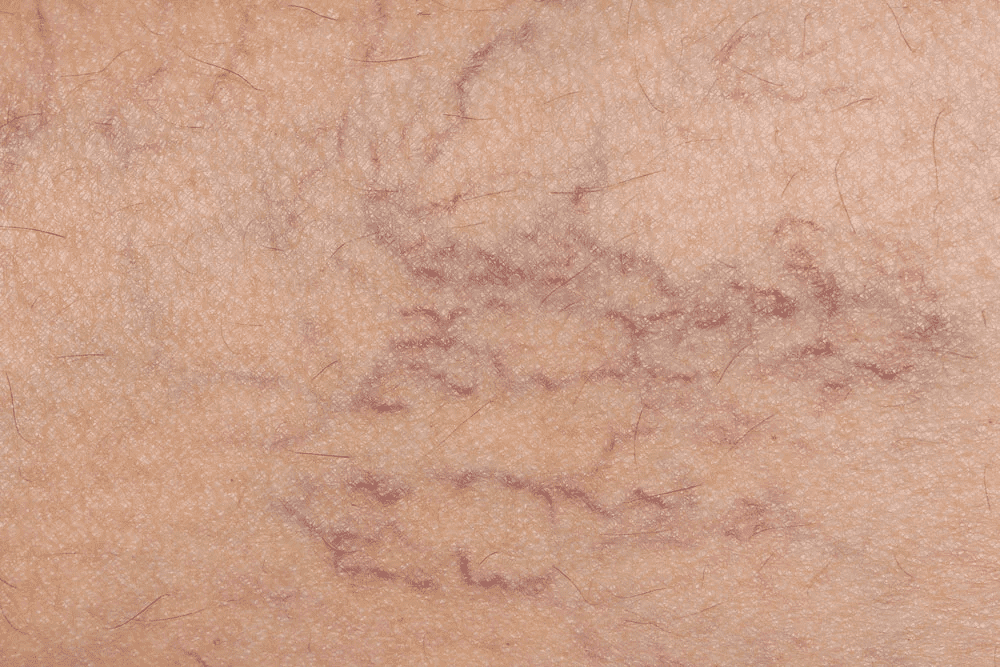
Telangiektaza pajęcza (liczba mnoga: telangiektazje) składa się z rozszerzonych naczyń krwionośnych i klinicznie charakteryzuje się wyglądem przypominającym pająka. Nazwa ta pochodzi od centralnej czerwonej grudki (ciało „pająka”), od której rozchodzą się promieniście drobne czerwone linie (nogi pająka). Alternatywne wyjaśnienie nazwy mówi, że czerwone linie tworzą sieć przypominającą pająka. Inne nazwy dla teleangiektazji pajęczej to naczyniak pajęczy (błędna nazwa), naevus pająk i naevus araneus.
U kogo występuje teleangiektazja pajęcza naczyń krwionośnych?
Samotne teleangiektazje pajęcze są powszechne u dzieci i dorosłych, dotykając 10-15% populacji. Chociaż mogą one dotyczyć osób każdej rasy, teleangiektazje pajączkowe są łatwiej zauważalne na jasnej skórze w porównaniu do skóry kolorowej. Teleangiektazje pajączkowate mnogie najczęściej pojawiają się w ciąży, u kobiet przyjmujących złożone doustne tabletki antykoncepcyjne, u pacjentów z chorobami wątroby (szczególnie w marskości spowodowanej nadużywaniem alkoholu) oraz u osób z tyreotoksykozą.
Co powoduje teleangiektazję pajączkową naczyń włosowatych?
Teleangiektazja pajęczynówki jest nabytą malformacją naczyniową. Dochodzi do niej na skutek niewydolności drobnego mięśnia ograniczającego wielkość tętniczki. Zwiększony pulsujący przepływ przez naczynie (centralna grudka) powoduje rozszerzenie naczyń dystalnych (czerwone linie – potocznie zwane pajączkami naczyniowymi) w przebiegu niewydolności żylnej.
Teleangiektaza pajączkowata może powstawać samoistnie lub może być wywołana przez krążące estrogeny, których stężenie wzrasta u kobiet w ciąży, przyjmujących złożone doustne środki antykoncepcyjne oraz u osób z chorobami wątroby. W proces ten mogą być zaangażowane różne czynniki wzrostu śródbłonka naczyniowego.
Jakie są kliniczne cechy teleangiektazji pajączkowatej?
Pajączki są często zlokalizowane na twarzy, szyi i górnej części klatki piersiowej (postuluje się, że ma to związek z rozmieszczeniem dużej żyły drenującej serce – żyły głównej górnej). Pajączki mogą również występować na dłoniach, ramionach lub w innych miejscach. Pajączki różnią się wielkością i liczbą, są większe i liczniejsze u osób z ciężką chorobą wątroby, u których mogą występować inne skórne objawy choroby wątroby, takie jak rumień dłoni, leukonychia i żółtaczka. Centralna poszerzona tętniczka może być obecna bez promienistych naczyń włosowatych, a naczynia włosowate mogą różnić się średnicą, długością i liczbą. Mogą mieć również kształt gwiazdy.
Zmiany mogą krótko krwawić przy urazie, ale poza tym nie powodują żadnych objawów ani powikłań. Mogą sygnalizować marskość wątroby. Poszerzone naczynka drobnych naczyń krwionośnych mogą przegrzewać skóry twarzy i być spowodowane oddziaływaniem różnych czynników zewnętrznych.
Jak diagnozuje się pajączki naczyniowe?
Teleangiektazję pajęczą rozpoznaje się na podstawie jej typowego wyglądu. Ucisk tętniczki środkowej powoduje zanikanie promienistych naczyń włosowatych, które szybko napełniają się ponownie po ustąpieniu ucisku krwi wewnątrz światła naczyń. Najlepiej jest to widoczne przez przezroczysty przedmiot, taki jak szkiełko lub soczewka dermatoskopu kontaktowego. Pomocne będzie badanie usg naczyń żylnych.
Teleangiektazje pajączkowe różnią się od „pajączków”, które są niebiesko zabarwionymi, poszerzonymi żyłami pojawiającymi się na udach i podudziach i często kojarzonymi z żylakami.
Jak wygląda leczenie teleangiektazji pajączków?
Pajączek teleangiektazji jest niegroźny i nie wymaga leczenia. Zmiana, która jest nieestetyczna może być usunięta poprzez zniszczenie tętniczki środkowej zasilającej, ale może to spowodować powstanie niewielkiej blizny. Zabiegi mające na celu usunięcie teleangiektazji pajęczynówki obejmują:
- Krioterapia
- Elektrokauteryzacja
- Intensywne światło impulsowe
- Laser naczyniowy.
Wycięcie chirurgiczne jest rzadko konieczne i nieuchronnie pozostawia bliznę.
Jaki jest wynik leczenia teleangiektazji pajączkowej? Przewlekła niewydolność żylna
Teleangiektazje pajączkowe mogą utrzymywać się lub zanikać. U kobiet, teleangiektazje wywołane estrogenami często znikają w ciągu 6 miesięcy po urodzeniu dziecka lub odstawieniu złożonych tabletek antykoncepcyjnych. Mogą one również pojawić się ponownie po początkowo skutecznym leczeniu. Może również występować nadciśnienie żylne oraz trądzik różowaty.
Co to jest dziedziczna teleangiektazja krwotoczna?
Dziedziczna teleangiektazja krwotoczna (HHT) znana jest również jako zespół Oslera-Rendu-Webera. Jest to rzadkie, dziedziczne zaburzenie, które dotyczy naczyń krwionośnych w całym organizmie i charakteryzuje się skłonnością do krwawień (hemorrhage, pisownia amerykańska „hemorrhage”), w szczególności nawracających krwawień z nosa (epistaxis); oraz teleangiektazji skórnych (zmian skórnych wynikających z rozszerzenia naczyń krwionośnych).
Kryteria diagnostyczne HHT są następujące:
- Spontanicznie nawracające krwawienia z nosa i przewlekłej niewydolności żylnej
- Liczne teleangiektazje na skórze i błonach śluzowych
- Zajęcie narządów wewnętrznych
- Rodzic, rodzeństwo lub dziecko dotknięte chorobą
Co powoduje dziedziczną teleangiektazję krwotoczną?
Dwa główne typy HHT to HHT1 i HHT2. Są one powodowane przez mutacje w genach endogliny (ENG) i kinazy aktywiny typu 1 (ACVLR1), które znajdują się odpowiednio na chromosomie 9 i 12. Zidentyfikowano również dwa inne geny. Wada tylko jednego z tych genów powoduje nieprawidłowości w tworzeniu się naczyń krwionośnych, które mogą łatwo pękać i krwawić. Nieprawidłowe naczynia krwionośne znane są jako teleangiektazje lub malformacje tętniczo-żylne (AVM), jeśli dotyczą większych naczyń krwionośnych. Czynnik wzrostu śródbłonka naczyniowego, VEGF, może modulować angiogenezę w HHT.
Kto choruje na dziedziczną teleangiektazję krwotoczną?
Przyczyny teleangiektazji. HHT jest rzadkim schorzeniem dziedziczonym autosomalnie dominująco, co oznacza, że tylko jeden nieprawidłowy gen musi być odziedziczony od jednego z dotkniętych chorobą rodziców, aby choroba się ujawniła. HHT jest często przekazywana z pokolenia na pokolenie, ponieważ każde dziecko osoby z HHT ma 50% szans na zachorowanie na tę chorobę. Jednakże oznaki i objawy HHT w obrębie jednej rodziny mogą się znacznie różnić. Jeden z członków rodziny może cierpieć z powodu ciężkich, nawracających krwawień z nosa, podczas gdy inny chory na HHT może mieć minimalne objawy.
Jakie są oznaki i objawy dziedzicznej teleangiektazji krwotocznej?
Najczęstszą oznaką HHT są teleangiektazje w nosie, a najczęstszym objawem są nawracające krwawienia z nosa. Pierwsze objawy HHT pojawiają się zazwyczaj dopiero w okresie dojrzewania lub w wieku dorosłym, przy czym średni wiek wystąpienia pierwszego krwawienia z nosa to 12 lat. Krwawienia mogą występować tak często, jak codziennie lub tak rzadko, jak raz w miesiącu. Nawracające krwawienia z nosa obserwuje się u 50-80% pacjentów z HHT.
Telangiektazje w innych częściach ciała pojawiają się zwykle dopiero po okresie dojrzewania i są najbardziej widoczne u osób w wieku 20-40 lat. Występuje u około 95% pacjentów z HHT. Telangiektazja skóry i błon śluzowych charakteryzuje się następującymi cechami.
- Pojawienie się małych czerwonych do purpurowych plamek lub ciemnoczerwonych koronkowych linii na skórze i błonach śluzowych.
- Zmiany mogą występować w dowolnym miejscu, ale szczególnie w górnej połowie ciała, w tym na twarzy, wewnątrz jamy ustnej i nozdrzy, na wargach, w uszach, na spojówkach oczu, na przedramionach, dłoniach i palcach.
- Często widoczne są w obrębie łożyska paznokcia.
- Zmiany mogą początkowo wydawać się subtelne, ale w wieku dojrzałym stają się dość widoczne.
- Teleangiektazje na skórze i w jamie ustnej mogą krwawić, ale jest to mniej prawdopodobne niż w przypadku teleangiektazji w nosie.
Oprócz widocznych teleangiektazji, nieprawidłowe tworzenie się naczyń krwionośnych może wystąpić w wielu innych narządach. Teleangiektazje mogą występować w dowolnym miejscu układu pokarmowego, w tym w przełyku, żołądku oraz jelicie cienkim i grubym. Krwawienie z przewodu pokarmowego występuje u około 25% pacjentów z HHT, a ryzyko to jest zwiększone u pacjentów w wieku powyżej 50 lat. Czarne lub krwawe stolce i/lub anemia (niska liczba krwi) są objawami charakterystycznymi. Inne narządy, które mogą być dotknięte to płuca (AVM w płucach występują u około 30% pacjentów z HHT) i centralny system nerwowy.