Guzy Spitz stanowią odrębny podtyp zmian melanocytowych o charakterystycznych cechach histopatologicznych, z których część pokrywa się z czerniakiem. Częściej spotykane w populacji dziecięcej i młodszej, mogą być klinicznie podejrzewane poprzez rozpoznanie specyficznych wzorów w badaniu dermatoskopowym, a kilka podtypów zostało opisanych. Obecnie klasyfikujemy te zmiany na łagodne znamiona Spitz, zmiany pośrednie określane jako „atypowe guzy Spitz” (lub melanocytoma Spitz) i złośliwy czerniak Spitz.
Ostatnio wiele prac ujawniło molekularne podstawy guzów Spitz, w tym mutacje w genie HRAS i fuzje genów obejmujące kilka kinaz białkowych.
Znamię Spitz
Znamię Spitz jest rodzajem znamienia. Może być również nazywane znamieniem, zmianą Spitza, czerniakiem młodzieńczym, łagodnym czerniakiem młodzieńczym lub wrzecionowatym i nabłonkowatym znamieniem komórkowym Reeda.
Jest to grupa komórek znamionowych w warstwach skóry. Większość ludzi otrzymuje znamiona w ciągu swojego życia. Znamię Spitz może wyglądać bardzo podobnie do poważnego rodzaju raka skóry zwanego czerniakiem. Jednak znamię Spitz nie zachowuje się jak czerniak. Nie powoduje takich szkód w organizmie, jak czerniak. W większości przypadków występuje tylko jedna zmiana i jest to typ wspólny. Istnieją również bardziej rzadkie typy i są one traktowane inaczej, ponieważ mogą być bardziej podobne do czerniaka.
Jak diagnozuje się znamiona Spitz?
Diagnoza jest stawiana poprzez chirurgiczne usunięcie obszaru skóry, którego dotyczy zmiana. Skóra jest wysyłana do laboratorium w celu zbadania przez patologa. Nazywa się to biopsją. a lekarze, którzy czytają biopsje, nazywani są patologami.
Doświadczeni patolodzy zazwyczaj potrafią odróżnić czerniaka od znamienia Spitz. Patolog, który specjalizuje się w czytaniu zmian skórnych, jest potrzebny do postawienia właściwej diagnozy. Czasami wyniki nie są całkowicie pewne. Najczęściej lokalizuje się je na twarzy lub ramionach. czasem znamię występuje pojedynczo.
Do momentu wykonania biopsji mogło nie być obaw, że jest to znamię Spitz. Mogą one wyglądać tak samo jak inne znamiona lub zmiany skórne. Czasami konieczne jest wykonanie dodatkowych badań podczas biopsji. Czasami może być potrzebna biopsja węzłów chłonnych w tym samym obszarze ciała.
Jakie jest leczenie?
Najczęściej znamię jest usuwane chirurgicznie w tym samym czasie, gdy wykonywana jest biopsja. Twój lekarz opowie o różnych sposobach leczenia, które należy zastosować w zależności od stopnia zaawansowania zmiany.
Lekarze zarówno z dermatologii, jak i onkologii przeglądają wszystkie informacje o Twoim dziecku i wydają opinie. Jeśli Twoje dziecko miało znamię Spitz, ważne jest coroczne badanie skóry przez dermatologa. Częstsze badania mogą być potrzebne w zależności od stanu dziecka.
Jak mogę zapobiegać tego typu zmianom skórnym?
Oglądaj znamiona swojego dziecka co miesiąc pod kątem jakichkolwiek zmian. Zadzwoń do kliniki lub dermatologa w przypadku jakichkolwiek obaw związanych z pieprzykami, takich jak swędzenie, krwawienie, kłucie, powiększanie się, wyczuwanie pod nim guzka lub rozpoczynających się w jego obrębie wielu kolorów. Unikaj południowego słońca i oparzeń słonecznych. Używaj kremu z filtrem, kapelusza lub ubrań, które chronią skórę.
Czym są nowotwory Spitz?
Nowotwory Spitz są heterogenną grupą rozrostów melanocytowych o dużej zmienności cech histologicznych i zachowania biologicznego. Dzięki ostatnim odkryciom, morfologiczno-molekularny krajobraz linii Spitz staje się bardziej przejrzysty, a identyfikacja podtypów z powtarzającymi się cechami stanowi podstawę do bardziej solidnej i precyzyjnej klasyfikacji guzów.
Specyficzne, wzajemnie wykluczające się czynniki sprawcze, takie jak mutacje HRAS lub MAP2K1, przyrost liczby kopii 11p oraz fuzje genów ALK, ROS, NTRK1, NTRK2, NTRK3, MET, RET, MAP3K8 i BRAF, korelują z charakterystycznymi cechami histologicznymi. Nagromadzenie kolejnych aberracji molekularnych sprzyja natomiast narastającej transformacji złośliwej nowotworów Spitz.
W związku z tym, wykrycie mutacji genetycznej będącej sterownikiem może być osiągnięte za pomocą odpowiednich testów diagnostycznych dobranych do charakterystyki histologicznej zmiany. Pozwala to na rozpoznanie podtypów o agresywnym zachowaniu, wymagających dalszych badań molekularnych.
Demografia
Chociaż początkowo określane jako „młodzieńcze czerniaki”, guzy Spitz występują u osób w każdym wieku. Średni wiek rozpoznania SN w badaniach obejmujących zarówno populację dziecięcą jak i dorosłą waha się od późnych lat trzydziestych do wczesnych lat trzydziestych, przy czym jedno z badań podaje średni wiek 22 lata.
Ze względu na późniejsze skategoryzowanie AST oddzielnie od SN i trudną interpretację nosologiczną, bardzo niewiele badań podaje wyłącznie średni wiek rozpoznania AST. W 55 przypadkach AST odnotowano średni wiek 20,8 lat, co mieści się w ogólnym zakresie średniego wieku rozpoznania SN. Zgodnie z oczekiwaniami, średni wiek rozpoznania SM jest wyższy i wynosi 55 lat w badaniu obejmującym 54 pacjentów.
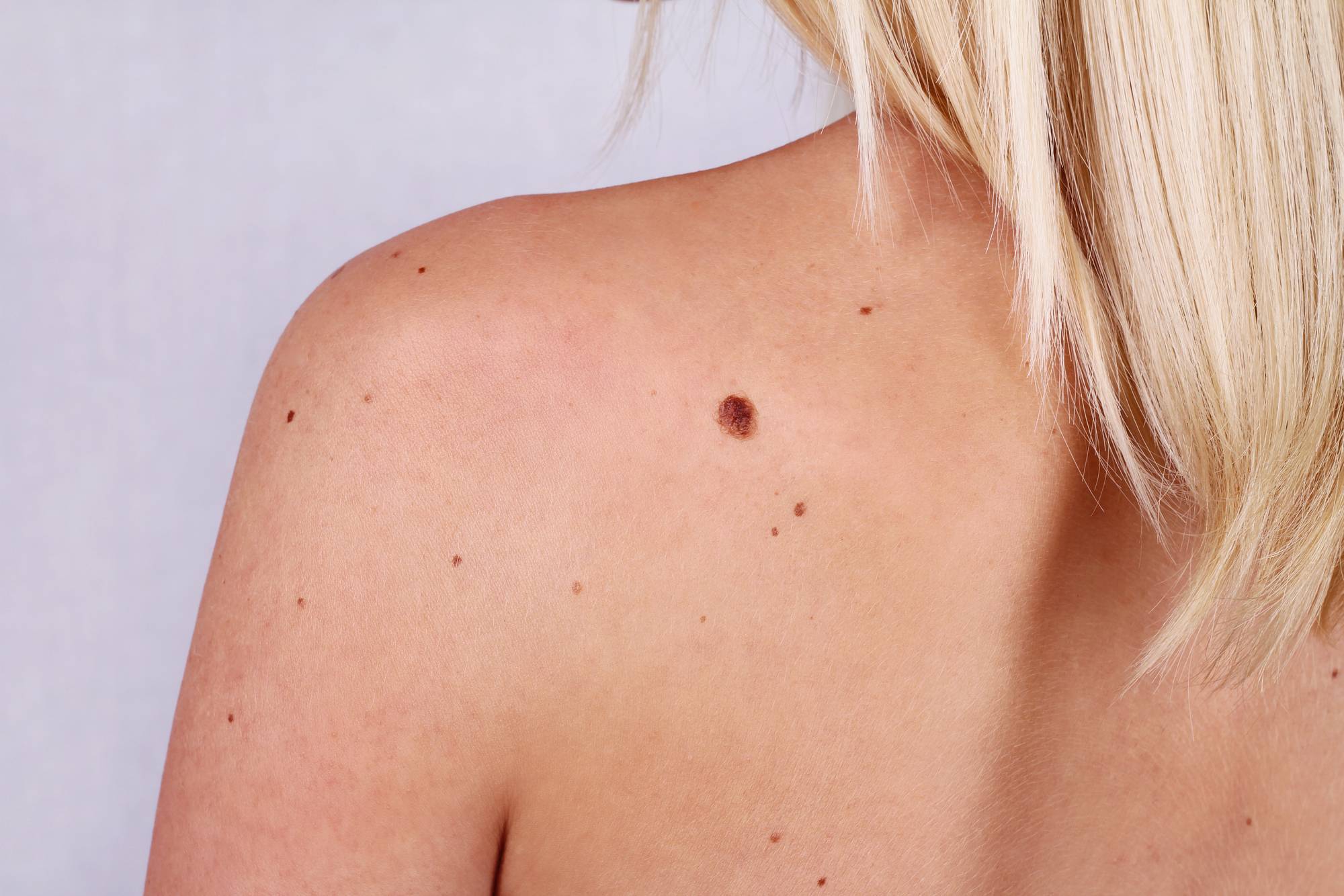
Rozmiar, kształt, kolor
Większość zmian miała mniej niż 1 cm. średnicy, wszystkie były wyniosłe i miały szeroki zakres zabarwienia od różowego do czarnego.
Konwencjonalne znamiona Spitz mają średnio <6 mm. średnicy. Twierdzenie to jest w większości potwierdzone w literaturze, choć w jednym z badań opisano średnią 76 mm. SN są klasycznie opisywane jako kopulaste, ale mogą występować jako zmiany płaskie lub polipowate. Najczęściej spotykany jest kolor różowy do czerwonego; obserwowano również zmiany w kolorze cielistym, brązowym i czarnym.
AST mają często średnicę od 5 do 10 mm; większa średnica w połączeniu z odpowiednimi cechami histopatologicznymi może być cechą odróżniającą AST od SN. Pod względem kształtu, AST może występować jako blaszka lub guzek. Podobnie jak SN, AST może występować w różnych kolorach, od różowego do czarnego i podobnie jak SM może być wielokolorowa.
SM są zazwyczaj większe niż AST, ze średnią 1,05 cm, jednak SM <6mm może również wystąpić. Guzy SM częściej niż SN mają charakter guzkowy, ale mogą też występować jako płaskie lub tylko nieznacznie wyniosłe. SM wykazują również spektrum kolorów; analizując 15 przypadków SM u dzieci, stwierdzono średnią liczbę 2,7 kolorów na zmianę, przy czym 80% zawierało kolor czerwony/różowy, 53,3% – ciemnobrązowy, 35,7% – szary, a 33,3% – jasnobrązowy.
Diagnoza kliniczna – typowe znamię Spitz
Pomimo prób klinicznego scharakteryzowania zmian Spitz, zmiany te mają wiele wspólnych cech klinicznych, takich jak rozmiar, lokalizacja i kolor, z innymi zmianami skórnymi, co prowadzi do szerokiego zróżnicowania.
Różnicowanie znamię spitz
Zmiany Spitz, w szczególności AST i SM, mogą w badaniu fizykalnym wyglądać bardzo podobnie do czerniaka, szczególnie z asymetrią, średnicą >6mm i zróżnicowaniem kolorystycznym wraz z ciemnobrązowym zabarwieniem. Inne zmiany melanocytowe również znajdują się na liście różnicowej zmian Spitz i obejmują wrodzone znamię melanocytowe, znamię atypowe, znamię niebieskie i znamię Clarka. Mogą być początkiem czerniaka złośliwego.
Ponieważ SN często występuje z różowym/czerwonym zabarwieniem, zmiany naczyniowe są również ważnym elementem różnicowania SN. Typowe zmiany naczyniowe uwzględnione w różnicowaniu SN to naczyniaki, ziarniniak piogenny i naczyniakowłókniak. Inne zmiany o morfologicznym podobieństwie do zmian Spitz to dermatofibroma, rak podstawnokomórkowy i rogowacenie łojotokowe.
Kolorowa skóra, a znamienia Spitz u osoby dorosłej
Ze względu na rzadkość diagnozowania zmian Spitz u pacjentów rasy innej niż biała i możliwość niedodiagnozowania w tej populacji, charakterystyka guzów Spitz w skórze koloru jest ograniczona do opisów przypadków i kilku serii przypadków. Analiza 130 przypadków SN w populacji latynoskiej wykazała, że Latynosi mogą mieć wyższą częstotliwość występowania ciężkiej pigmentacji, pojawiającej się jako pigmentowana, a nie różowa/czerwona grudka, oraz niższą częstotliwość występowania ciałek Kamino i wielojądrowych komórek olbrzymich.
W innej serii przypadków przeanalizowano 11 przypadków SN i AST w populacji afroamerykańskiej, stwierdzając zwiększoną częstość występowania u kobiet (82%), hiperpigmentację (73%) i większą częstość rozsiewu pagetoidalnego (55%) w porównaniu do populacji białej. Ograniczeniem tych doniesień jest stosunkowo mała liczebność populacji. Jednakże, biorąc pod uwagę znaczenie rozróżnienia łagodnych i złośliwych guzów Spitz w połączeniu z ogólnym problemem błędnej interpretacji lub opóźnionych diagnoz u pacjentów z ciemniejszą skórą, klinicyści powinni być świadomi tych potencjalnych różnic, utrzymując zmiany Spitz na liście różnicowej.
Fuzja Kinaz
Wykrycie fuzji kinaz w około połowie szpiczastych nowotworów melanocytowych stworzyło ramy dla lepszego zrozumienia rozwoju szpiczastych guzów. Ponieważ fuzje te mogą być wykrywane w całym spektrum od łagodnego do złośliwego, uważa się, że fuzje kinaz stanowią wczesne zdarzenie onkogenne.
Chociaż zidentyfikowano wiele kinaz i wiele różnych partnerów wiążących, te fuzje genów skutkują wspólnym punktem końcowym w postaci zwiększonej i konstytutywnej aktywacji kinaz prowadzącej do zwiększonego wzrostu komórkowego, proliferacji i przeżycia komórek nowotworowych. W miarę jak specyficzne fuzje kinaz będą łatwiejsze do zidentyfikowania i lepiej scharakteryzowane, możliwe będzie określenie, czy specyficzne cechy histologiczne są zgodne z obecnością określonych fuzji kinaz lub z określonymi partnerami fuzji. Ponieważ domeny katalityczne kilku z tych kinaz są genetycznie podobne (na przykład ALK i ROS), możemy odkryć, że partner fuzji napędza niektóre z histologicznych lub biologicznych różnic między guzami.
Potencjał biologiczny nowotworów szpiczakowych jest notorycznie trudny do przewidzenia, a przy dalszych badaniach większych kohort, obecność lub brak fuzji kinaz może zapewnić dodatkowy wgląd w przewidywany wynik danej zmiany. Już teraz inhibitory kinaz są stosowane z dobrym skutkiem w leczeniu innych typów nowotworów i wykazują wstępny sukces w podgrupie pacjentów z agresywnymi zmianami melanocytowymi, które mają udokumentowaną fuzję kinaz.
Niewątpliwie dalsze prace w tym zakresie będą nadal ujawniać mechanizmy istotne dla rozwoju i wzrostu tych nowotworów oraz pomogą w dokładnej diagnostyce tych trudnych nowotworów melanocytowych.