Zapalenie piersi: objawy, leczenie i skuteczne zapobieganie
Co to jest zapalenie piersi? Definicja i epidemiologia
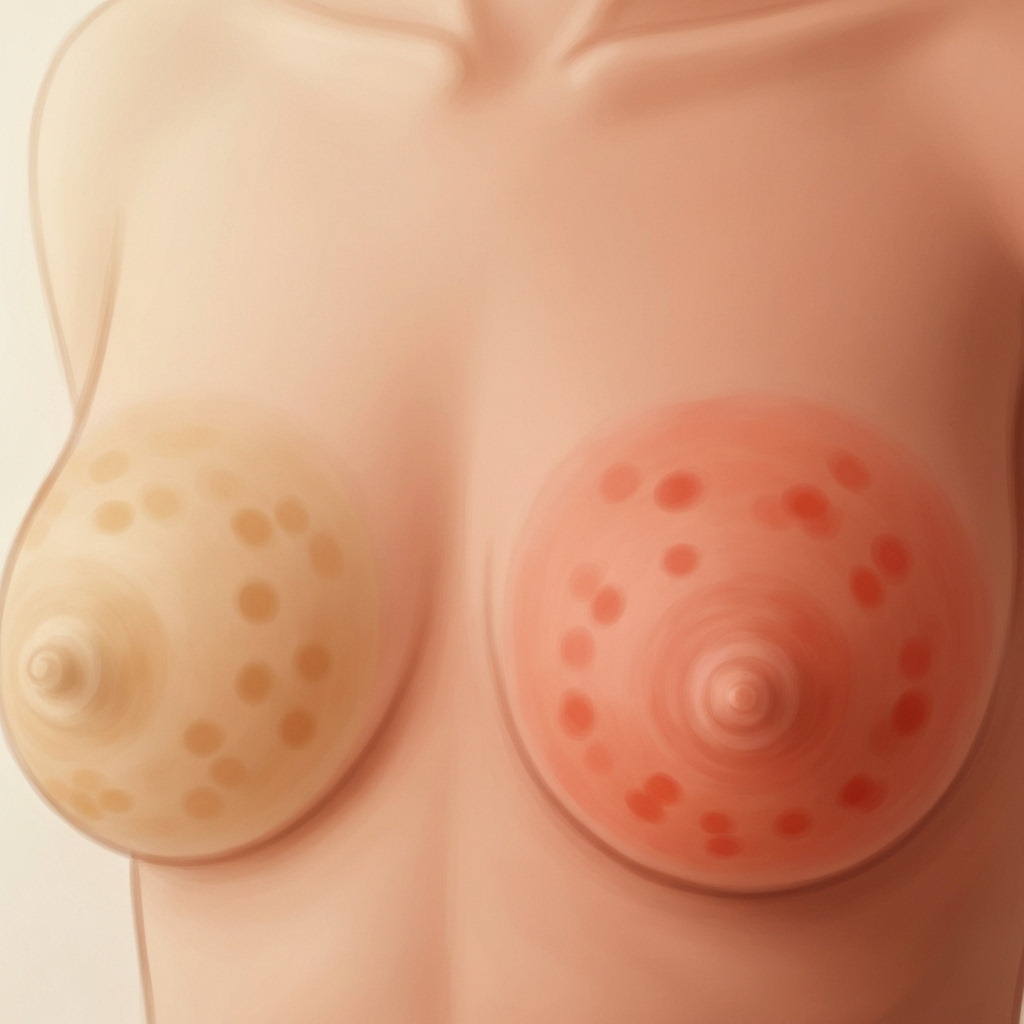
Zapalenie piersi, medycznie określane jako mastitis, to stan zapalny tkanki gruczołu piersiowego. Choć może dotknąć każdą kobietę, najczęściej występuje w okresie laktacji. Schorzenie objawia się bolesnością, obrzękiem i zaczerwienieniem piersi. Głównym czynnikiem prowadzącym do jego rozwoju, zwłaszcza u karmiących mam, jest zastój pokarmu w przewodach mlecznych. Tworzy on idealne warunki dla rozwoju infekcji, za którą najczęściej odpowiada bakteria gronkowca złocistego (Staphylococcus aureus). Z epidemiologicznego punktu widzenia, szczyt zachorowań przypada na 2-3 tydzień połogu, co czyni zapalenie piersi jednym z powszechniejszych problemów w tym okresie.
Przyczyny i czynniki ryzyka zapalenia piersi
Główną przyczyną zapalenia piersi jest zastój pokarmu, który toruje drogę infekcji bakteryjnej. Niedostateczne opróżnianie gruczołu piersiowego stwarza środowisko sprzyjające namnażaniu się drobnoustrojów. Do kluczowych czynników ryzyka należą:
- Nieprawidłowa technika karmienia: Płytkie przystawianie dziecka do piersi lub niewłaściwa pozycja mogą uniemożliwiać efektywne ssanie i opróżnianie piersi.
- Nieregularne karmienie: Zbyt długie przerwy między karmieniami lub nagłe odstawienie dziecka od piersi prowadzą do nadmiernego gromadzenia się mleka.
- Uszkodzone brodawki: Popękane lub zranione brodawki sutkowe stanowią otwarte wrota dla bakterii, ułatwiając im wniknięcie do tkanki gruczołu.
- Osłabienie organizmu: Przemęczenie, stres i spadek odporności, typowe dla okresu połogu, zwiększają podatność na rozwój infekcji.
- Ucisk na pierś: Noszenie zbyt ciasnego biustonosza lub spanie na brzuchu może blokować przepływ mleka w kanalikach.
Bakterie gronkowca – główny winowajca
Choć zapalenie piersi może mieć charakter niezakaźny, często dochodzi do nadkażenia bakteryjnego. Głównym patogenem odpowiedzialnym za infekcyjny mastitis jest gronkowiec złocisty (Staphylococcus aureus). Bakteria ta powszechnie bytuje na skórze oraz w jamie nosowo-gardłowej matki i dziecka. Do wnętrza gruczołu piersiowego może wnikać poprzez mikrourazy brodawek lub namnażać się w zalegającym pokarmie. Rozwój infekcji bakteryjnej manifestuje się gwałtownym pogorszeniem stanu zdrowia, pojawieniem się gorączki i dreszczy. W takiej sytuacji niezbędna jest konsultacja lekarska i wdrożenie antybiotykoterapii, aby uniknąć groźnych powikłań, takich jak ropień piersi.
Zastój pokarmu – mechaniczny tor infekcyjny
Zastój pokarmu jest kluczowym elementem, który inicjuje kaskadę zdarzeń prowadzącą do zapalenia piersi. Gdy mleko nie jest regularnie usuwane, wzrasta ciśnienie wewnątrz kanalików mlecznych. Może to prowadzić do uszkodzenia ich delikatnego nabłonka i przenikania składników mleka do otaczających tkanek, co wywołuje miejscową reakcję zapalną – obrzęk, ból i zaczerwienienie. Ten początkowy, jałowy stan zapalny stwarza idealne warunki dla bakterii. Zalegające, ciepłe mleko jest dla nich doskonałą pożywką, co ułatwia rozwój pełnoobjawowej infekcji bakteryjnej. Dlatego prawidłowe zarządzanie laktacją jest fundamentem profilaktyki mastitis.
Objawy zapalenia piersi: jak rozpoznać problem?
Rozpoznanie zapalenia piersi opiera się na obserwacji charakterystycznych objawów, które można podzielić na miejscowe i ogólnoustrojowe. Te drugie często przypominają infekcję grypową, co bywa mylące. Kluczowe jest szybkie powiązanie ich z dolegliwościami ze strony piersi.
Objawy miejscowe:
* Silny, często pulsujący ból piersi.
* Wyraźnie zaczerwieniony fragment skóry na piersi, czasami w kształcie klina.
* Obrzęk i stwardnienie tkanki, wyczuwalne jako bolesne zgrubienie.
* Wzmożone ucieplenie chorego obszaru.
Objawy ogólne (grypopodobne):
* Nagłe pojawienie się gorączki, często powyżej 38,5°C.
* Dreszcze i uczucie rozbicia.
* Bóle mięśni i stawów.
* Ból głowy i ogólne złe samopoczucie.
Wystąpienie objawów ogólnych, zwłaszcza gorączki, jest silnym sygnałem alarmowym, wskazującym na prawdopodobny rozwój infekcji bakteryjnej i konieczność pilnego kontaktu z lekarzem.
Miejscowy ból, zaczerwienienie i obrzęk piersi
Te trzy symptomy są najbardziej charakterystycznymi, lokalnymi oznakami mastitis. Ból, zaczerwienienie i obrzęk sygnalizują toczący się w tkance gruczołu proces zapalny, spowodowany najczęściej zastojem pokarmu. Już przy pierwszych oznakach dyskomfortu, takich jak miejscowa tkliwość czy niewielkie zgrubienie, można zastosować zimne okłady (np. żelowe lub z mrożonych liści kapusty) po karmieniu, na maksymalnie 10 minut, aby złagodzić ból i obrzęk. W początkowej, niezakażonej fazie pomocna może być również suplementacja bromelainy, enzymu o właściwościach przeciwzapalnych. Jeśli jednak objawy nasilają się, nie należy zwlekać z wizytą u lekarza.
Gorączka i objawy grypopodobne
Pojawienie się objawów ogólnoustrojowych jest znakiem, że stan zapalny przybiera na sile i prawdopodobnie doszło do infekcji bakteryjnej. Gorączka, dreszcze, bóle mięśni i głowy oraz ogólne wyczerpanie mogą pojawić się nagle i być bardzo intensywne. Często wyprzedzają one nasilenie objawów w samej piersi. W takiej sytuacji nie należy czekać, aż problem „sam minie”. Jest to wyraźny sygnał, że organizm walczy z zakażeniem i wymaga wsparcia farmakologicznego. W oczekiwaniu na konsultację lekarską można przyjąć leki przeciwgorączkowe i przeciwbólowe, takie jak paracetamol czy ibuprofen, które są bezpieczne podczas laktacji i pomogą złagodzić najcięższe dolegliwości.
Leczenie zapalenia piersi: działaj szybko i skutecznie
Kluczem do skutecznego leczenia zapalenia piersi jest szybka reakcja. Ignorowanie pierwszych sygnałów może prowadzić do poważnych powikłań. Podstawą terapii jest regularne i efektywne opróżnianie chorej piersi poprzez kontynuację karmienia lub odciąganie pokarmu. Postępowanie zależy od stadium zaawansowania choroby:
- Faza początkowa (bez infekcji): Skup się na domowych sposobach – częstym opróżnianiu piersi, zimnych okładach po karmieniach, odpoczynku i odpowiednim nawodnieniu. Można rozważyć naturalne preparaty przeciwzapalne, np. bromelainę.
- Faza infekcyjna (z gorączką): Niezbędna jest pilna konsultacja z lekarzem. Leczenie najczęściej wymaga wdrożenia antybiotykoterapii. Równolegle należy kontynuować wszystkie działania z fazy początkowej.
Pamiętaj, że hamowanie laktacji jest ostatecznością i stosuje się je jedynie w skrajnie ciężkich przypadkach, które nie odpowiadają na leczenie.
Farmakoterapia i antybiotyk – kiedy są niezbędne?
Wprowadzenie farmakoterapii jest konieczne, gdy domowe metody zawodzą lub gdy od początku występują objawy infekcji systemowej. Jeśli gorączka utrzymuje się ponad 24 godziny, a stan ogólny się pogarsza, leczenie antybiotykiem staje się niezbędne. Lekarz dobiera antybiotyk skuteczny przeciwko najczęstszym patogenom (głównie Staphylococcus aureus) i jednocześnie bezpieczny dla karmiącej matki i dziecka. Pełna kuracja trwa zazwyczaj 10-14 dni i nie wolno jej przerywać, nawet jeśli objawy ustąpią wcześniej. Przedwczesne zakończenie leczenia grozi nawrotem infekcji lub rozwojem antybiotykooporności.
Rola lekarza w leczeniu i ochronie laktacji
Wizyta u lekarza jest kluczowa dla prawidłowej diagnozy i leczenia zapalenia piersi. Lekarz nie tylko potwierdzi mastitis, ale również oceni jego zaawansowanie. W przypadku wątpliwości lub nawracających infekcji może zlecić wykonanie posiewu pokarmu z antybiogramem, aby precyzyjnie zidentyfikować bakterię i dobrać celowaną antybiotykoterapię. Profesjonalna opieka medyczna ma na celu nie tylko zwalczenie infekcji, ale także ochronę laktacji. Lekarz, często we współpracy z doradcą laktacyjnym, pomoże matce utrzymać karmienie piersią, które jest ważnym elementem terapii i zapobiega dalszym zastojom.
Domowe sposoby na złagodzenie objawów i wsparcie laktacji
Zanim sięgniesz po leki lub gdy stosujesz je jako uzupełnienie terapii lekarskiej, możesz wdrożyć skuteczne domowe metody łagodzące objawy zapalenia piersi.
- Kontynuuj karmienie: Częste (co 2-3 godziny) i efektywne opróżnianie chorej piersi jest absolutną podstawą leczenia. Zaczynaj karmienie od chorej piersi, a jeśli jest to zbyt bolesne, od zdrowej, a gdy mleko zacznie płynąć, przełóż dziecko do chorej.
- Zmieniaj pozycje do karmienia: Różne pozycje pozwalają na opróżnienie różnych segmentów gruczołu. Ustawiaj dziecko tak, by jego bródka była skierowana w stronę bolesnego zgrubienia.
- Stosuj zimne okłady: Po karmieniu przykładaj na chorą pierś zimny kompres na około 10-15 minut. Zmniejszy to obrzęk i uśmierzy ból.
- Odpoczywaj: Organizm walczący z infekcją potrzebuje regeneracji. Poproś bliskich o pomoc w opiece nad dzieckiem i pozwól sobie na jak najwięcej odpoczynku.
- Pij dużo płynów: Odpowiednie nawodnienie jest kluczowe dla utrzymania prawidłowego przepływu pokarmu i wsparcia odporności.
Częste karmienie i prawidłowe opróżnianie piersi
To najważniejsza zasada zarówno w leczeniu, jak i profilaktyce zapalenia piersi. Regularne usuwanie mleka zapobiega zastojom, które są źródłem problemu. Jeśli dziecko nie jest w stanie efektywnie opróżnić piersi (np. z powodu choroby lub słabego odruchu ssania), konieczne jest odciąganie pokarmu laktatorem po każdym karmieniu, aż do uczucia ulgi. Pamiętaj, że mleko z chorej piersi jest bezpieczne dla dziecka – zawiera przeciwciała, które chronią je przed infekcją. Przerwanie karmienia z chorej piersi tylko nasiliłoby problem.
Zimne okłady i odpoczynek – ulga dla obolałej piersi
Zimno jest naturalnym sprzymierzeńcem w walce z bólem i obrzękiem. Zimne okłady stosowane po karmieniu obkurczają naczynia krwionośne, co redukuje stan zapalny i przynosi natychmiastową ulgę. Można używać specjalnych kompresów żelowych, schłodzonych w lodówce liści białej kapusty lub po prostu pieluchy tetrowej zmoczonej w zimnej wodzie. Równie ważny jest odpoczynek. Zapalenie piersi to choroba całego organizmu, a przemęczenie osłabia zdolności obronne. Sen i relaks to nie luksus, ale istotny element terapii.
Zapobieganie zapaleniu piersi: klucz do zdrowia matki i dziecka
Lepiej zapobiegać niż leczyć. Profilaktyka zapalenia piersi opiera się na kilku prostych zasadach, które warto wdrożyć już od pierwszych dni po porodzie.
- Zadbaj o prawidłową technikę karmienia: W razie wątpliwości skonsultuj się z doradcą laktacyjnym. Prawidłowe przystawienie dziecka do piersi to podstawa.
- Karm na żądanie: Pozwól dziecku regulować częstotliwość i długość karmień. Unikaj sztywnych harmonogramów.
- Upewnij się, że piersi są opróżniane: Jeśli po karmieniu czujesz, że pierś jest nadal pełna, odciągnij niewielką ilość pokarmu do uczucia ulgi.
- Unikaj ucisku: Noś dobrze dopasowane, nieuciskające biustonosze.
- Dbaj o higienę: Myj ręce przed karmieniem i dbaj o czystość brodawek, przemywając je samą wodą.
- Wzmacniaj odporność: Odpoczywaj, nawadniaj się i stosuj zbilansowaną dietę.
Prawidłowa technika karmienia i higiena
Fundamentem profilaktyki jest opanowanie prawidłowej techniki karmienia. Dziecko powinno chwytać nie tylko samą brodawkę, ale również dużą część otoczki. Jego usta powinny być szeroko otwarte, a wargi wywinięte. Efektywne ssanie zapewnia skuteczne opróżnianie piersi i zapobiega uszkodzeniom brodawek. Higiena również odgrywa istotną rolę. Utrzymywanie brodawek w czystości i suchości zmniejsza ryzyko rozwoju bakterii i grzybów. W przypadku pojawienia się pęknięć, warto stosować maści z lanoliną, które przyspieszają gojenie i tworzą barierę ochronną.
Odpowiednia dieta i nawodnienie – wzmocnij odporność
Odporność karmiącej mamy jest często osłabiona przez wysiłek związany z porodem i opieką nad noworodkiem. Wspieranie jej poprzez dietę i nawodnienie to ważny element profilaktyki. Pij co najmniej 2-3 litry płynów dziennie. Twoja dieta powinna być bogata w witaminy, minerały i zdrowe tłuszcze. Warto włączyć do niej produkty o naturalnych właściwościach przeciwzapalnych, takie jak kurkuma, imbir czy bogate w kwasy omega-3 ryby. Wsparciem dla mikroflory jelitowej, a co za tym idzie odporności, mogą być również probiotyki zawierające szczepy pałeczek kwasu mlekowego.
Kiedy udać się do lekarza i na co uważać? Powikłania
Należy niezwłocznie skonsultować się z lekarzem, jeśli:
* Objawy grypopodobne (gorączka, dreszcze) utrzymują się dłużej niż 24 godziny.
* Ból i zaczerwienienie piersi gwałtownie się nasilają.
* W pokarmie pojawia się ropa lub krew.
* Domowe sposoby nie przynoszą poprawy w ciągu doby.
* Na piersi pojawia się twardy, chełboczący i bardzo bolesny guz.
Zignorowanie tych sygnałów alarmowych może doprowadzić do poważnych powikłań. Nieleczone lub niewłaściwie leczone zapalenie piersi może przekształcić się w ropień, który wymaga bardziej inwazyjnej interwencji.
Ropień piersi – poważne zagrożenie laktacji
Ropień piersi to najpoważniejsze powikłanie mastitis. Jest to otorbiony zbiornik ropy, który powstaje w tkance gruczołu w wyniku nieopanowanej infekcji bakteryjnej. Jego obecność objawia się powstaniem wyraźnie odgraniczonego, bardzo bolesnego i chełboczącego guza, a stan ogólny pacjentki jest zazwyczaj ciężki. Leczenie ropnia wymaga interwencji chirurgicznej polegającej na jego nacięciu i drenażu, co jest połączone z intensywną antybiotykoterapią. Taki stan stanowi poważne zagrożenie dla utrzymania laktacji w chorej piersi i w niektórych przypadkach może prowadzić do konieczności jej zakończenia.
Nawracające zapalenie i obawy o produkcję pokarmu
Nawracające epizody zapalenia piersi są frustrujące i mogą budzić w matce lęk o zdolność do dalszego karmienia. Jeśli mastitis powraca, konieczna jest dogłębna diagnostyka w celu znalezienia przyczyny. Może to być nieprawidłowa technika karmienia, nietypowy patogen bakteryjny oporny na standardowe leczenie, a nawet problemy anatomiczne. Kluczowa jest wtedy współpraca z lekarzem i certyfikowanym doradcą laktacyjnym. Chociaż powtarzające się stany zapalne mogą czasowo obniżyć produkcję pokarmu w chorej piersi, przy odpowiednim postępowaniu laktacja najczęściej wraca do normy. Prawidłowe leczenie i profilaktyka mają na celu ochronę zdrowia matki i umożliwienie jej kontynuowania karmienia piersią tak długo, jak tego pragnie.